糖尿病社区分级管理模式的探讨
日期: 2011-01-13
----宋雪冬
【摘要】目的 评价社区糖尿病分级管理模式的临床效果,探讨适合我国国情的糖尿病社区分级管理模式。方法 将在我季景社区登记在册的40糖尿病患者分为采用传统常规管理的方法和采用强化管理模式进行管理。结果 患者的空腹血糖、餐后2小时血糖及糖化血红蛋白从分级管理前的(8.29±3.15)mmol/L、(11.97±5.17)mmol/L、(8.15±2.02)% 降至分级管理后的(6.69±1.27)mmol/L、(8.89±2.35)mmol/L、(6.36±0.62)%,患者三个血糖参数均显著降低(t=5.44、7.99、9.74,P<0.01)。糖尿病患者社区分级管理后,患者空腹血糖、餐后2小时血糖及糖化血红蛋白的达标率分别从分级管理前的23.9%、20.O%、13.8%提高到分级管理后的46.2%、36.5%、39.7%,三个血糖指标达标率的提升均有显著的统计学差异( 、11.08、31.71,P<O.01)。结论 与过于频繁的复诊相比,灵活的分级管理模式提高了患者对治疗的依从性,患者的血糖控制效果较好,可在社区推广
【关键词】糖尿病 分级管理 社区
糖尿病是一种多病因引起的代谢性疾病,其代谢特征是慢性高血糖,伴随因胰岛素的分泌和(或)作用缺陷引起的糖、脂肪和蛋白质代谢紊乱[1]。目前各地糖尿病专科医生供给非常不足,探索糖尿病管理的有效模式显得尤为重要,本研究拟探讨建立以社区患者为中心,社区与医院互动的综合糖尿病社区分级管理模式,可充分利用现有的人力资源提高糖尿病患者血糖控制达标率。
1.材料与方法
1.1一般资料:对在我社区登记在册的40例糖尿病患者进行分级管理,所有病例均符合WHO1999年颁布的《糖尿病诊断标准》[2]其中男患者26例,女患者14例,年龄17-76岁。
1.2方法:依据血糖水平将患者分为常规管理级及强化管理级分别进行管理,血糖稳定者进行常规管理,血糖不稳定者进行强化管理,具体管理措施见表1
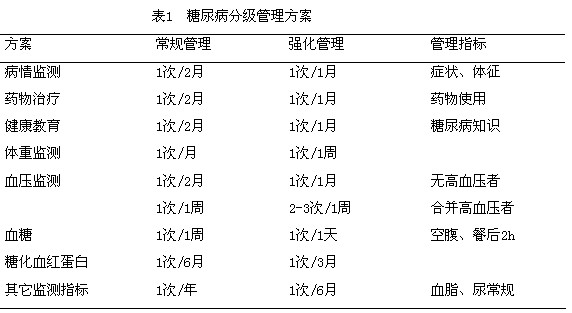
1.3 统计学方法 采用SPSS12.0统计学软件检验。计量资料以均数±标准差( )表示,均数比较采用t检验。显著性检验水准为
P<0.05(双侧)
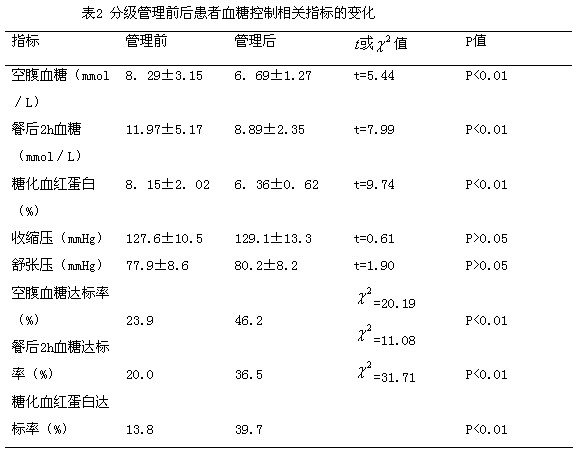
2 结果 分级管理可提高血糖控制效果 实施分级管理后,患者的空腹血糖、餐后2 h血糖及糖化血红蛋白从分级管理前的(8.29±3.15)mmol/L、(11.97±5.17)mmol/L、(8.15±2.02)% 降至分级管理后的(6.69±1.27)mmol/L、(8.89±2.35)mmol/L、(6.36±0.62)%。实行分级管理后患者空腹血糖、餐后2小时血糖及糖化血红蛋白的达标率分别从分级管理前的23.9%、20.O%、13.8%提高到分级管理后的46.2%、36.5%、39.7%,三个血糖指标达标率的提升均有显著的统计学差异( 、11.08、31.71,P<O.01),见表2。因此分级管理模式可提高患者血糖控制效果。
讨论 在我国,糖尿病的发病率居高不下,对糖尿病病情的控制也不容乐观,糖尿病的发病及病情控制形势依然十分严峻。我国糖尿病患者血糖控制达标率仍较低[3] 。一般的地区糖尿病专科医生的供给是有限的。糖尿病患者挂到合适的专科号极其困难。同时,由于糖尿病治疗的特殊性,患者就医存在明显的时间性、聚集性。因此随着社区医疗工作的逐渐开展,糖尿病防治的重点由专科医院转向社区[4]。循证医学证明,在社区开展糖尿病防治是可行的,也是重要的[5]。糖尿病的治疗是一项长期并随病程的进展不断调理的管理过程,因此需要有规律的治疗,科学的管理,这是一个专业性极强的系统工程。我们对糖尿病患者进行分级管理模式探索,以寻找科学、合理、经济、有效的管理新方式。结果显示通过糖尿病患者分级管理,患者依从性明显提高[6]。患者血糖水平明显下降,血糖指标的达标率显著升高。
本研究还显示实施糖尿病患者分级管理后,患者的空腹血糖、餐后2 h血糖及糖化血红蛋白均可降低,糖尿病患者社区分级管理后,患者空腹血糖、餐后2小时血糖及糖化血红蛋白的达标率分别提高了22.3%、16.5%、25.9%这一结果与潘长玉教授报道的结果相似。
另外将社区糖尿病患者进行分级管理后,明显减少了患者总体的复诊次数,灵活的分级管理模式利于减轻医患两者的负担,提高患者的幸福感,利于血糖的控制。本项目通过社区医生和医院专科医生间双向转诊制度和有效合理随访制度的建立,巩固和完善了原有糖尿病社区综合防治的组织结构、运行机制和工作体系,密切了医患关系,提高了社区卫生服务的公平性与可及性,从而为本地糖尿病的综合防治探索了一条可持续发展的道路。
参考文献
[1]. Mitka M.Aggressive lipid,hypertension targeting yields
no benefit for some with diabetes[J].JAMA,2010,303(17):1861―1863。
[2]. WHO.Definition,diagnosis,and classification of diabetes mellitus and its complications.report of a WHO consultation diagnosis and classification of diabetes mellitus[J].Geneva:WHO,1999.
[3].孙建琴,张鑫毅,宗敏,等.低血糖指数膳食对2型糖尿病患者糖脂代谢和体重控制作用的研究[J].中华内分泌代谢杂志,2007,23(6):541―543.
[4]. 侯武姿,杜雪平.城市社区应用《2型糖尿病社区指南》
管理患者的血糖比较[J].中国全科医学,2004,9(18):1 321-1 322.
[5]. 李 听,范云泽.社区展开老年糖尿病防治的可行性研究[J].中华今日医学杂志,2003,3(24):15―16.
[6].方巧琴,李飞颖.家属参与和糖尿病患者自我管理行为相关性研究[J].护理管理杂志,2008,5(8):159―161.
[7]. 潘长玉.关注糖尿病血糖治疗达标的安全性隐患『J].中华内分泌代谢杂志,2007,23(4):289―290.