甲状腺结节的超声诊断和随访
日期: 2016-05-24
---- 朱玲 超声科
【摘要】甲状腺结节发病率高,是甲状腺外科临床中最常见的疾病。正确诊断和随访甲状腺结节十分重要,有利于改善病人预后、节约医疗成本和优化资源分配。甲状腺结节的诊断主要包括临床、实验室、影像学和细胞学检查。临床诊断中应该重点了解有无甲状腺癌家族史、颈部放射史和结节压迫所致的症状;促甲状腺激素(TSH)是初步诊断甲状腺结节的首要的实验室检查;甲状腺超声检查是诊断甲状腺结节的最有价值的影像学检查;细针穿刺细胞学检查(FNA)是诊断甲状腺结节的金标准,在判断结节良恶性和决定下一步治疗方案上起着至关重要的作用。规范甲状腺结节的超声诊断和随访有助于进一步提高甲状腺结节的诊治水平。
【关键词】甲状腺结节,超声,诊断,随访
甲状腺结节是指影像学上能够与正常甲状腺实质区别开的局灶性病变。甲状腺结节是临床常见病,人群中发病率很高,女性可触诊甲状腺结节约为5%, 男性约为1%。高分辨率超声发现,人群中甲状腺结节罹患率为19%~67%, 其中约5%~15%为恶性结节。在过去的30年中甲状腺癌的发病率增加了2.4倍,各种病理类型的甲状腺癌发病率均逐年增加,是增加速度最快的恶性肿瘤之一[1]。而临床医生面临的最大挑战是决定哪些甲状腺结节需要进一步关注和/或干预,为此, 需要对甲状腺结节的恶性危险性进行评估,包括转移、复发和致死的可能性。高分辨率超声可以清楚地显示甲状腺实质内≥2mm的结节,诊断甲状腺结节的准确性可达74%~82%,若结合FNA或组织学活检,准确性可达到90%以上[2]。
然而,目前国内外都存在对甲状腺结节的过度治疗现象---不论结节性质、大小均给予手术治疗,既增加了病人痛苦,又浪费了紧张的医疗资源。正确诊断甲状腺结节的良恶性,坚持对不必手术切除的甲状腺结节进行随访,动态地了解甲状腺结节的发展及变化趋势,制订个性化的治疗方案,有助于改善病人预后,同时可节约医疗成本和优化资源分配。
1.甲状腺结节的超声检查
超声评价甲状腺结节包括两部分内容:结节的超声特征及其邻近结构,后者包括颈部淋巴结、颈部血管、食管、气管及舌骨下肌群等。
1.1甲状腺结节的超声特征与良恶性鉴别
甲状腺结节具有以下特征时恶性危险性增高:低回声、微钙化、边界不清或形态不规则、纵横比>1、缺乏晕, 彩色多普勒超声显示血流信号增多、不规则等等[3](表1, 图1) 。
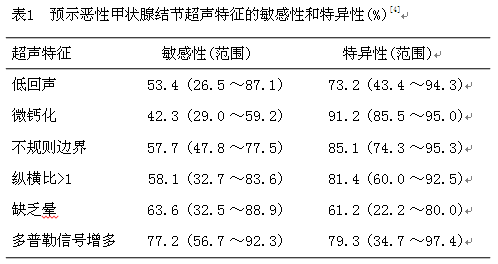
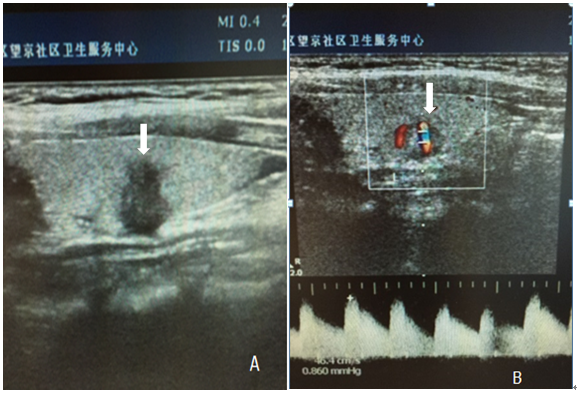
图1 女, 40岁, 于我院发现甲状腺结节, 超声提示甲状腺右叶恶性结节(白箭头)
A.灰阶超声显示甲状腺右叶中部低回声1.0cm×0.8cm,边界不清,形态不规则,纵横比>1;
B.彩超显示血流信号较丰富、杂乱
病理诊断为甲状腺乳头状癌
特别需要注意的是,没有一项超声特征为甲状腺良性或恶性结节所特有,故必须综合分析才能对甲状腺结节良恶性做出正确的诊断。下面就甲状腺结节的主要超声特征对甲状腺结节良恶性鉴别的意义进行分析。
1.1.1 结节单发与多发:通常认为甲状腺恶性结节为单发实性结节,良性病变则常见于多发结节。但当前所使用的高分辨率超声能够发现临床触诊不到的一些小结节,且良恶性甲状腺结节可以同时存在,因此,以结节单发或多发这一特点判别结节的良恶性并不可靠。超声检查时应对每个甲状腺结节的超声特征单独进行分析,以甄别多发结节中的恶性结节。
1.1.2 结节大小:结节是否恶性与结节大小无关。美国甲状腺学会(ATA)建议对≥1 cm的甲状腺结节行FNA。1 cm截断值的提出主要基于临床有意义的甲状腺癌多在1cm以上, 但对有高危病史(甲状腺癌家族史、辐射治疗史、儿童期外照射史、甲状腺癌手术史)及可疑超声特征的5~9mm的甲状腺结节均应行FNA。
1.1.3 结节内部回声:甲状腺结节可以呈低回声、等回声及高回声。目前研究表明低回声结节的恶性比例较高,而高回声结节的恶性可能性较小,等回声结节的恶性可能性介于两者之间。
1.1.4 结节内钙化灶:10%的甲状腺结节有钙化,表现为点状钙化(微钙化)、纤细的边缘钙化(蛋壳样钙化)或粗大钙化。无论存在何种形态钙化,甲状腺结节的恶性可能性均增加2~3倍[5]。粗大钙化更倾向于多年生长的良性结节和慢性淋巴细胞性甲状腺炎,有时退行性改变和纤维化亦表现为粗大钙化。蛋壳样钙化亦常见于良性结节。实性结节内的微钙化代表砂砾体,是乳头状甲状腺癌的特异性标志,微钙化亦多见于乳头状癌颈部淋巴结转移灶内,髓样癌原发灶内也常出现微钙化灶[6]。
1.1.5 结节边界和形态:良性结节的边界多清晰、形态规则;而恶性结节的边界不清,可见毛刺、乳头状突起等。
1.1.6 结节纵横比:横切面上甲状腺结节前后径大于左右径时恶性危险性增高,意味着浸润性肿瘤。
1.1.7 结节周边晕:指结节周围的低回声带,是纤维结缔组织假包膜或受压的甲状腺组织或血管。若晕是完整、均一的,高度提示结节为良性,良性的可能性是恶性的12倍;即使晕是不完整的,良性的可能性也是恶性的4倍。
1.1.8 结节内点状强回声伴彗星尾征:常为浓聚的胶质,是超声波接触胶体内结晶体时产生的混响伪像, 这种征象出现时>85%的概率为良性。此征象与微钙化的鉴别在于,前者在移动探头时后方回声轻微增强,而后者则无此表现。约1%~2%的甲状腺结节为单纯囊肿(无实性成分),此为良性结节,其中心或周边常出现点状强回声伴彗尾征,是囊内的胶质[7]。
1.1.9 结节内海绵状回声:提示结节为50%以上成分为纤细分隔的囊性结构,具有高度良性特异性。结节内的无回声比例与结节的恶性可能性成反比[7]。
1.1.10 彩色多普勒血流显像:甲状腺结节的血流信号分布通常表现为三种模式:(1)结节内部及周边完全没有血流信号;(2)结节周边有血流信号;(3)结节内部丰富、杂乱分布的血流信号, 周边有或没有血流信号。模式(3)通常为恶性结节的血流特征,而模式(1)与(2)多为良性结节的血流特征[8]。但由于彩色增益调节没有统一标准, 不同观察者所观察的结果差异较大, 血流模式的敏感性和特异性范围广泛, 故使此项检查受到限制(表1)。
2. 观察甲状腺邻近结构的重要性
2.1 淋巴结超声检查:ATA建议对怀疑甲状腺癌而行甲状腺切除术的患者,在手术前均应行颈部淋巴结扫查[9]。超声检查改变了约40%患者的外科手术方式且避免了重复手术。转移淋巴结的超声表现:体积增大,边界不清晰,淋巴结门消失,内部回声紊乱,钙化,囊性变,不规则血流等。转移部位:最常位于甲状腺癌同侧颈静脉周围的II、III、IV区。
2.2 甲状腺邻近器官超声检查:超声检查甲状腺结节时, 仔细检查甲状腺邻近器官具有同等的重要性。如果颈总动脉或颈内静脉内出现血栓, 提示甲状腺结节可能为恶性;如果甲状腺和舌骨下肌群之间的筋膜消失, 肌肉边界模糊,也是提示甲状腺结节为恶性。甲状腺外侵犯, 包括食管、气管和喉返神经, 是诊断恶性结节的线索[10]。
3.甲状腺结节的随访
3.1 良性结节的随访 良性结节主要包括结节性甲状腺肿、淋巴细胞性甲状腺炎、囊肿或腺瘤样结节等。应对这些良性结节进行定期临床检查、TSH测定和超声检查,随访间隔6~18个月,持续至少3~5年。如果临床上发现结节明显增大或者超声提示恶性征象,应行FNA或者予以手术切除,冰冻切片组织学检查。许多甲状腺良性结节也具有手术指征,如结节性甲状腺肿占据整叶甲状腺,巨大结节出现压迫症状或合并甲亢等。
3.2 可疑恶性结节的随访 对FNA结果为阴性,但临床和超声检查高度怀疑为恶性时,也可采取手术切除、冰冻切片组织学检查,一旦确诊为恶性,则按甲状腺癌的原则处理。术后的随访按甲状腺癌随访原则进行。
3.3 恶性结节的随访 FNA结果中有3.5%~10.0%为恶性,最终恶性风险100%,若无手术禁忌,都应该进行手术治疗。术后常规按甲状腺癌的随访原则进行随访。
过去数十年,临床对甲状腺结节的诊治已经获得了巨大的进步。然而,目前我们仍面临着如何进行基于循证依据的、规范化的治疗和同时降低医疗成本这一巨大的挑战。我们应该积极开展针对国人的大型临床研究,完善适合国内实际情况的治疗指南,规范甲状腺结节的诊断和随访,才能做到个体化治疗,避免漏诊、误诊和过度治疗,进一步提高甲状腺结节的诊治水平。
参 考 文 献
[1] DaviesL, WelchHG.IncreasingincidenceofthyroidcancerintheUnitedStates, 1973-2002 [J] .JAMA, 2006, 295:2164-2167.
[2]OkamotoT, YamashitaI, HarasawaA,etal.Testperformancesofthreediagnosticproceduresinevaluatingthyroidnodules:physicalexamination,ultrasonogrphyandfineneedleaspirationcytology[J] .EndocrJ, 1994, 41:243-247.
[3]CooperDS, DohertyGM, HaugenBR, etal.RevisedAmericanThyroidAssociationManagementGuidelinesforpatientswiththyroidnodulesanddifferentiatedthyroidcancer[J] .Thyroid, 2009, 19:1167-1264.
[4]SiposJA.Advancesinultrasoundforthediagnosisandmanagementofthyroidcancer[J] .Thyroid, 2009,19:1365-1372.
[5] MoonWJ, JungSL, LeeJH, etal.Benignand Malignant Thyroid Nodules:US Differentiation-Multicenter Retrospective Study[J] .Radiology, 2008, 247:762-770.
[6]张波, 姜玉新, 戴晴等.甲状腺结节灰阶和彩色多普勒超声特征的Logistic回归分析[J] .中华超声影像学杂志, 2008, 17:1061-1065.
[7] ReadingCC, CharboneauJW, HayID, etal.SonographyofThyroidnodules:a“ classicpattern” diagnosticapproach[J] .UltrasoundQ, 2005, 21:157-165.
[8] FratesMC, BensonCB, CharboneauJW, etal.ManagementofthyroidnodulesdetectedatUSSocitetyofRadiologistsinUltrasoundconsensusconferencestatement[J] .Radiology, 2005, 237:794-800.
[9] CooperDS, DohertyGM, HaugenBR, etal.RevisedAmericanThyroidAssociationManagementGuidelinesforpatientswiththyroidnodulesanddifferentiatedthyroidcancer[J] .Thyroid, 2009, 19:1167-1264.
[10] AhujaAT.Practicalheadandneckultrasound[M] .London:GreenwiehMedicalMediaLimited, 2000:35-63.